「從實驗室到臨床」實證發表權威論文臺灣居冠
聚焦精準診斷、再生醫療全人照護的興櫃公司富禾生醫(7773),在董事長趙毅與總經理李建謀帶領下,透過緊密的轉譯醫學合作證明精準免疫分析平台在癌症治療的價值,也確立了明確的細胞治療發展主軸,即將在今年下半年迎來收割期,除了投稿學術期刊陸續發表最新研究成果,也可望在明年由興櫃轉上櫃。
撰文 | 環球生技 記者 吳培安
富禾生醫董事長趙毅,是臺灣國內腸胃道腫瘤免疫療法權威、擁有超過35年醫學中心臨床經驗,曾任前臺北榮民總醫院腫瘤醫學部部主任,現任中心診所醫療財團法人中心綜合醫院董事長,在2023年加入富禾生醫。
富禾生醫創辦人暨總經理李建謀,擁有超過20年分子生物學、免疫學及實驗醫學等研究經驗,是多項免疫細胞專利發明人,對人體免疫系統數千種細胞瞭若指掌。他在2012年底創辦富禾生醫,希望將自身在實驗室累積的免疫學造詣,轉譯成精準診斷及再生醫療產品,為患者帶來新希望。
兩人的合作,演繹了「從實驗室到臨床」(From bench to bedside)的典範,臨床醫師提出的未滿足醫療需求對接科學家的研發解方,加速了富禾生醫創新研發落地臨床實驗的腳步。(註:富禾生醫旗下產品線,請見文末附表)
回顧2024年,富禾生醫無論在學術發表、國際合作和資本市場皆立下里程碑。
富禾生醫2024年內共發表了4篇學術論文、取得3項再生醫療專利;8月間,與馬來西亞醫療新創公司簽訂合作意向書洽談國際合作;隨即又在9月26日正式興櫃掛牌,站上資本市場擂台。
「成立十餘年,富禾生醫將個人化醫學的臨床技術轉化成有競爭力的產品」。
李建謀進一步表示:「富禾生醫獨樹一格的特色,是我們不只提供精準診斷,也提供分析結果建議給醫師找出對應患者最適合的醫療解決方案,例如免疫療法、標靶藥物或是細胞治療,讓患者瞭解自身免疫系統與疾病後,獲得真正具治療效益的個人化治療。」。
趙毅:直球對決!以論文發表研究結果證明療效
李建謀強調,富禾生醫的團隊不只是一群在實驗室做研發的科學家,更是透過與醫院的權威醫師合作,在學術期刊論文發表後,以專業的研究及嚴謹的臨床試驗證實分析數據的準確性。
據了解,目前富禾生醫已與臺大附醫、臺北榮總、亞東紀念醫院、臺北醫學大學附設醫院、成大醫院、高醫附醫等6家醫學中心,建立產學-臨床研究合作。
2024年間,富禾生醫連續在《BMC Cancer》上,發表了與北榮腫瘤醫學部楊慕華醫師、洪逸平醫師合作的免疫細胞合併免疫藥物治療的動物模式研究;與時任臺大婦產科鄭文芳醫師、北榮重粒子治療科藍耿立醫師合作的Phyduxon-T細胞技術;以及與亞東紀念醫院腎臟內科邱彥霖醫師、耳鼻喉部廖立人醫師合作的EBaT8細胞技術。
此外,富禾生醫與亞東紀念醫院團隊合作的鼻咽癌患者免疫細胞圖譜研究,也獲刊登於《細胞與分子醫學雜誌》(Journal of Cellular and Molecular Medicine),證明免疫細胞圖譜特徵能成為開發鼻咽癌創新免疫療法時的關鍵參考。
「對生技醫藥公司來說,就是以分析數據及治療結果定輸贏。我們會負責任地面對每位醫師、患者和投資人,將研究結果透過論文一一發表,證明富禾生醫的實力和治療結果,否則就只是老王賣瓜而已。」趙毅自信地說。
除了轉譯醫學的研發量能外,富禾生醫也擁有符合GTP、ISO/IEC 17025規範及TAF認證的實驗室,並建立完整的細胞培養品質文件,可針對細胞產品進行完整的生產與品質管控。
李建謀:全人照護「必先精準診斷」
身為免疫學專家的李建謀篤信,完整的全人照護,一定要先透過精準診斷、全面了解患者的免疫系統,才能找到個人化的治療方案。
為此,富禾生醫建立了一套以抗體為基礎的蛋白質體學檢測方法。李建謀表示,蛋白質體學有別於以基因序列為基礎的次世代定序(NGS),其解析的對象,主要是細胞表面的生物標記物(biomarker),能夠彌補NGS在基因體分析之外的不足之處。
患者只需要抽取少量的周邊血,再經過流式細胞儀分析,便能藉由超過40種以上的螢光單株抗體所組成的創新抗體組合,搭配高階流式細胞儀,分析出超過400種以上的免疫細胞族群,描繪出患者的免疫細胞圖譜特徵。
接著,透過富禾生醫自主開發的深度學習AI模型,便能讓臨床醫師在短時間內鑑別患者免疫細胞的型態、特性,為疾病診斷、用藥篩選或病情監測提供重要資訊。
富禾生醫也以此為基礎,開發出免疫功能分析平台、循環腫瘤細胞(CTC)分析平台等產品線。
其中,免疫功能分析平台應用性較廣泛,有潛力用於評估免疫功能的高階健檢,也可以用於癌症或自體免疫疾病的疾病診斷,特別是診斷複雜、高度仰賴醫師經驗的多發性硬化症(SLE)和類風溼關節炎(RA)。
而用於癌症診斷及治療的CTC分析平台,能夠針對不同腫瘤的特殊形態加以辨別,幫助醫師掌握實體癌的型態並挑選合適的治療藥物。此一系統性療法,也是吸引趙毅決定加入富禾生醫的關鍵。
「我並不贊同臨床上用『一種藥治療所有人』的做法,但透過富禾生醫的設備與技術,我們能將血液中極微量的CTC抓出來鑑定、當成治療癌症的鑰匙,來決定如何治療,實現真正的對症下藥。」趙毅說。
事實上,兩人在2013年富禾生醫與臺北榮總展開產學合作起就結下了緣分,也讓長年目睹無數重症癌末患者撒手人寰的趙毅,看見了癌症治療的新希望。
趙毅表示,當原本被認為命數已定的重症病人,在富禾生醫與腫瘤專科醫師合作、運用CTC檢測為患者篩選可能有效的藥物下,累積成功案例超過10例,其中甚至有5、6人獲得完全緩解,讓他眼睛為之一亮。
富禾生醫今年將會向衛福部醫事司,爭取免疫功能分析平台的實驗室開發檢測服務(LDTS)認證。
「目前,醫事司核發的LDTS認證主要仍在NGS,蛋白質體學和細胞技術相對較新,我們會持續透過發表論文、累積臨床真實證據,期待很快在未來能夠順利取證,推廣到醫療院所中。」李建謀說。
李建謀表示,這種做法如果能夠用來幫助患者以最快的速度找到完善的解決方案,克服治療上最困難的痛點,對臨床醫師會很有說服力,也能快速證明富禾生醫的價值。
再生醫療:三大細胞療法+外泌體 攻癌症、醫美商機
富禾生醫開發的另一主軸——再生醫療,其產品組合在經過10餘年研發歷程後,發展路徑也將集中三大細胞療法。
2024年,富禾生醫也為旗下三大類細胞研發成果取得專利保護,分別為EB病毒專一性CD8 T細胞(EBaT8)、TCRγ9δ2細胞,以及Phyduxon-T細胞技術。
其中,臨床試驗進展最快的EBaT8,是透過富禾生醫的專利培養製程培養,讓EBaT8細胞能夠在9天內培養完成、純度超過70%,並且可專一性辨識鼻咽癌細胞、展開細胞毒殺攻擊。
其次是以抗體-細胞連接體(ACC)技術開發的TCRγ9δ2 T細胞治療平台。李建謀表示,富禾生醫利用具有毒殺腫瘤潛力的TCRγ9δ2細胞,再結合ACC為其添上能夠辨識腫瘤細胞表面特定生物標記物的Adaptir,可大幅提高細胞毒殺效果。
此外,富禾生醫與亞東紀念醫院張至宏副院長,攜手合作的髕骨下脂肪墊間質幹細胞(IPFP-MSC),具有低免疫排斥特性,同時還會分泌抗發炎生長因子。
富禾生醫也針對IPFP-MSC,研發出將細胞快速培養至第5代的方法,且IPFP-MSC能轉變成脂肪、軟骨或硬骨細胞,可望應用到退化性關節炎、傷口修復、脊椎損傷、漸凍症或慢性腎病治療上。
臺灣近年如火如荼發展的外泌體,富禾生醫也以與臺大、陽明交大共同開發的免疫細胞Phyduxon-T為基礎萃取出的衍生外泌體,投入新藥及養髮、醫美化粧品開發。
相較於坊間的外泌體檢測粒徑與濃度,富禾生醫進一步鑑定出Phyduxon-T衍生外泌體表達外泌體獨有的標誌,且在電子顯微鏡下確認均質化程度高,確保外泌體具有一定的品質與潛在效益,未來也希望應用在癌症治療、肌少症、肌肉萎縮、帕金森氏症等新藥開發。
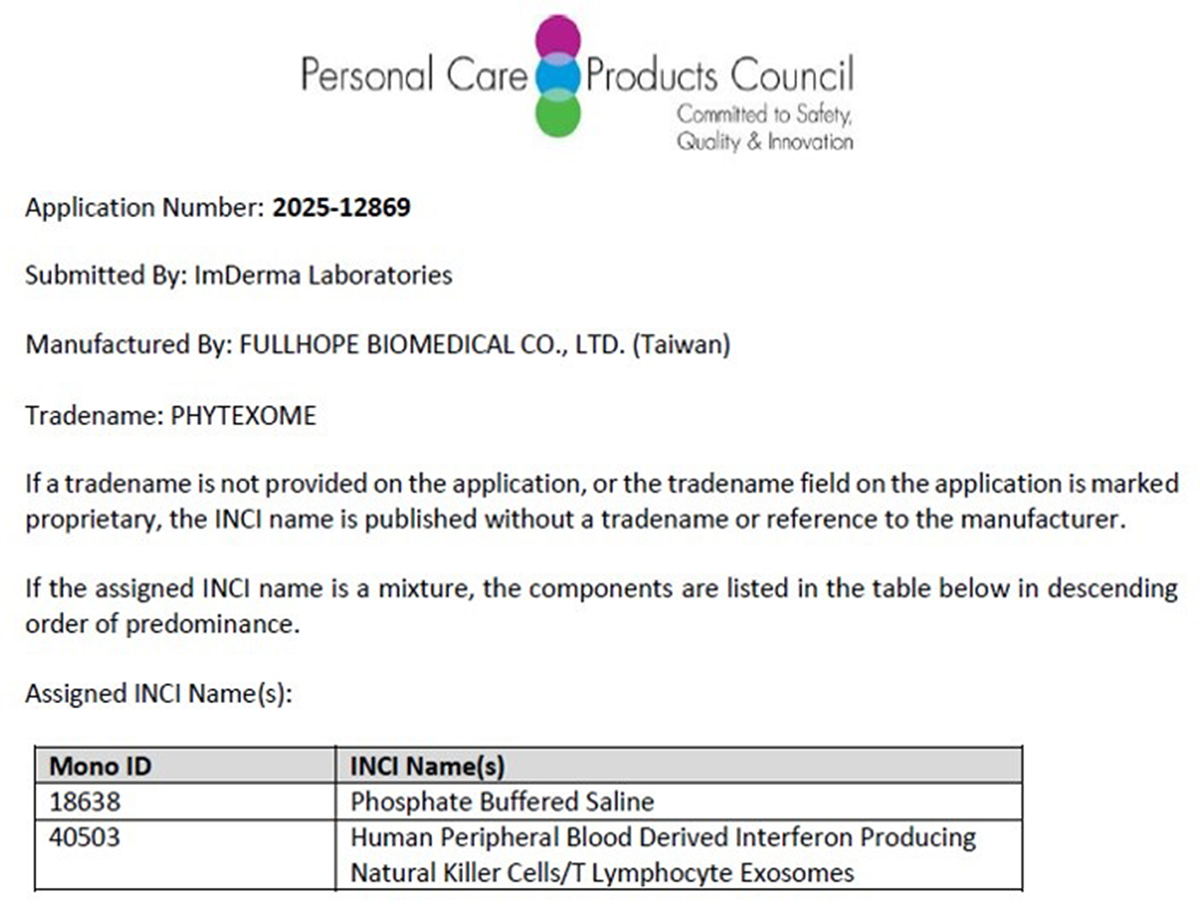
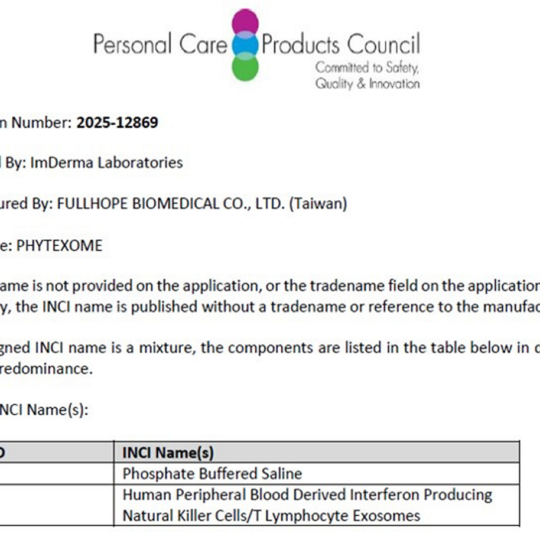
醫美用途預計搭配導入療程,應用在頭皮與肌膚再生修護上,今年也預計提出化妝品原料INCI名稱,有望在下半年取得。
2025 Q3將邁收割期 有望在2026年掛牌上櫃
展望未來,趙毅指出,富禾生醫旗下多項臨床試驗和研究,將陸續在今年下半年邁入收割期。「我們將會發表一系列的論文,負責任地把治療成果發表出來。」趙毅說。
李建謀預告,「今年,富禾生醫會展現給大家,將不只是在癌症治療,也會在免疫風濕科的自體免疫疾病診斷,以及不孕症的輔孕治療、外泌體應用上所累積的成果。」
據了解,富禾生醫已有海外授權正在談判進行中,公司也規畫在2026年第一季由興櫃轉上櫃,在這之前將會再進行一輪增資,吸引更多的投資人。
未來長遠目標是在上櫃後5年內,尋求更多與大藥廠和醫療體系的各種合作,讓富禾生醫的技術與產品發揮最大的價值。
而無論是實驗室海外整廠輸出、精準診斷或細胞治療的對外技術授權或是與海外醫療通路對接,「都是富禾生醫不久將一一展現並創造獲益的突破點。」趙毅與李建謀兩人深具信心地表示。